
// Proiect
Proiectul DECODE
Durata proiectului
18 luni
Contract de finanțare
Nr. 11Sol/2020
Coordonator
Spitalul Clinic Județean de Urgență „Pius Brânzeu” Timișoara, Centrul de Terapii
Genice și Celulare în Cancer – OncoGen
Partener
Institutul Național de Cercetare-Dezvoltare Medico-Militară „Cantacuzino”
Detalii proiect
Sumarul proiectului
Dezvoltarea unui vaccin peptidic profilatic pentru COVID-19 bazat pe epitopi recunoscuți de sistemul imun (DECODE)
Obiectivele specifice
- Dezvoltarea unui vaccin candidat cu eficiență dovedită față de SARS-CoV-2 în studii preclinice avansate și a unor potențiali adjuvanți capabili să potențeze acțiunea vaccinului și a procesului de imunizare, fără a induce efecte adverse;
- Dezvoltarea unor studii in vivo, pe modele animale, în vederea elucidării mecanismelor etiopatogenice ale virusului SARS-CoV-2 și a combaterii acestora cu ajutorul unor potențiale vaccinuri;
- Elaborarea documentației necesare unor studii clinice de faza I/II în vederea testării potențialelor vaccinuri.
Noutatea acestui proiect rezidă în faptul că vaccinul se bazează pe utilizarea unor peptide lungi sintetice imunogene (synthetic long peptide – SLP), obținute din structura proteinei S a virusului SARS-CoV-2, care activează specific limfocitele T helper, T citotoxice și limfocitele B, într-o manieră dependentă de fenotipul populațional (molecule din sistemul major de histocompatibilitate – MHC clasa I și clasa II).
Centrul OncoGen a fost inclus la 4 aprilie 2020, în lista instituțiilor care dezvoltă un vaccin împotriva SARS-CoV-2, de către Organizația Mondială a Sănătății (OMS).
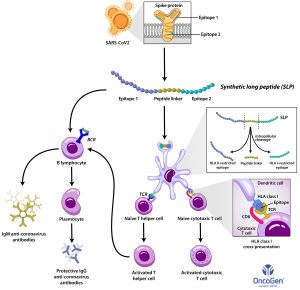
Fig.1. Modalitatea de acțiune la nivelul sistemului imun a vaccinului propus
Proiecțiile cele mai optimiste de control al pandemiei COVID-19 includ o combinație a măsurilor care s-au dovedit eficiente în trecut: măsuri sociale de control al transmisiei, noi medicamente antivirale pentru tratamentul simptomelor și dezvoltarea unui vaccin care să prevină infecția persoanelor la risc sau dezvoltarea unor forme severe de boală. Medicamentele antivirale vor limita încărcarea sistemului de sănătate, iar screening-ul populației va permite menținerea în activitate a indivizilor care prezintă imunitate, dar transmisia bolii va fi oprită doar de dezvoltarea și administrarea unui vaccin.
Nu se știe încă dacă un vaccin împotriva SARS-CoV-2 va conferi imunitate pe termen lung sau scurt deoarece au rămas încă multe lucruri de descifrat legate de patogeneza acestei infecții virale și de reacția sistemului imun față de virus. Spre deosebire de virusurile gripale, coronavirusul nu acumulează atât de frecvent mutații și nu prezintă decât un punct cheie de interacțiune cu celulele-gazdă, proteina S, care este ținta majorității strategiilor propuse de vaccin. Prin urmare, există motive să considerăm ca un vaccin ar putea acționa în mod eficient și util. Pandemia de coronavirus a cauzat o destabilizare economică globală și o recesiune comparabilă cu Marea Criză Economică din 1930, din care putem începe să ne revenim doar odată cu asigurarea imunității populației care să poată fi astfel reintegrată în viața economică activă. Imunitatea se poate asigura doar prin vaccinarea efectivă a întregii populații care nu a fost infectată. Alternativ, virusul va deveni în timp endemic, sezonier, cauzând boala, uneori letală, până la dobândirea imunității naturale a populației, care va fi astfel periodic incapacitată. Chiar dacă, cel mai devreme, un vaccin anti-SARS-CoV-2 va fi disponibil peste 18 luni, el este necesar pentru îndepărtarea completă a spectrului sumbru pe care această epidemie îl generează asupra sistemului de sănătate și desfășurării activităților sociale și economice normale.
Cea mai apropiată dată la care putem considera că un vaccin va fi disponibil nu este mai devreme de 18 luni deoarece trebuie respectate protocoale care ne asigură de eficiența și siguranța unei potențiale terapii aplicate la om. În primul rând, trebuie aleasă o parte din virus care să fie recunoscută de sistemul imun și să inițieze o reacție protectivă; această proteină virală trebuie, de asemenea, să nu difere între variantele circulante ale virusului și să confere protecție pentru toate și pentru majoritatea populației. Odată ce acest imunogen este selectat, trebuie testat pe celule umane izolate și pe animale de laborator pentru a demonstra că nu este toxic și că are un efect pozitiv de stimulare a imunității.
Majoritatea strategiilor de vaccinare împotriva infecției cu SARS-CoV-2 care sunt în prezent în dezvoltare utilizează platforme pre-existente, cum ar fi vectori virali non-replicativi, ADN, RNA, virus inactivat sau subunități proteice. Vaccinul propus de Spitalul Clinic Județean de Urgență „Pius Brânzeu” Timișoara (Centrul OncoGen) în parteneriat cu Institutul Național de Cercetare Medico-Militară “Cantacuzino” utilizează peptide sintetice lungi (SLPs), o strategie de vaccinare derivată din terapia oncologică, care va stimula apariția unui răspuns imun prin limfocite T, mai ales limfocite T citotoxice, capabile să distrugă celulele infectate viral. Peptidele sintetice lungi vaccinale sunt fragmente din proteina S (spike) a SARS-CoV-2, selectate specific imunofenotipului populației din România. Secundar, strategia noastră cu peptide sintetice lungi stimulează imunitatea umorală și apariția anticorpilor protectivi împotriva SARS-CoV-2.
Parteneriatul dintre Centrul OncoGen din cadrul Spitalului Clinic Județean de Urgență „Pius Brânzeu” Timișoara și Institutul Național de Cercetare Medico-Militară “Cantacuzino” s-a concretizat în câștigarea acestui proiect de cercetare prin competiție națională în cadrul programului SOLUȚII 2020, competiție la care am participat pentru a obține finanțarea necesară efectuării studiilor in vitro (pe celule) și in vivo (pe model animal) necesare dezvoltării unui vaccin împotriva SARS-CoV-2 cu aplicabilitate la om, în dorința de a stopa, prin metode de vaccinologie modernă, pandemia actuală.
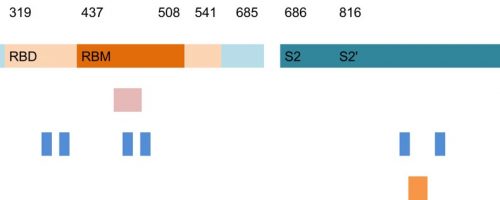
Fig. 2. Harta grafică a peptidelor sintetice lungi (SLPs) componente ale vaccinului împotriva SARS-CoV-2
